Contenido
El lupus eritematoso discoide o LED es una enfermedad crónica de la piel que deja lesiones y escamas rojas en varias partes del cuerpo. Como es similar a otras condiciones médicas, es difícil de diagnosticar; Cualquier sospecha debe ser analizada inmediatamente por un médico para iniciar el tratamiento lo antes posible. El tratamiento temprano del LED es fundamental para reducir la aparición de efectos secundarios graves, como la caída del cabello y la desfiguración permanente de la piel. Generalmente, el uso de corticosteroides tópicos y medicamentos contra la malaria, además de reducir la exposición al sol, son los tratamientos más comunes.
Pasos
Método 1 de 3: Reconocer los signos del lupus discoide
Identifica los síntomas del LED. Las personas con esta enfermedad sufrirán picazón leve y algo de dolor; sin embargo, muchos pacientes no experimentan picazón, malestar ni ninguna otra sensación asociada con las lesiones. Los síntomas del LED suelen aparecer en áreas del cuerpo expuestas al sol, pero el 50% de ellos se encuentran en el cuero cabelludo. La cara y el cuello también son lugares comunes. Los síntomas físicos del lupus discoide son: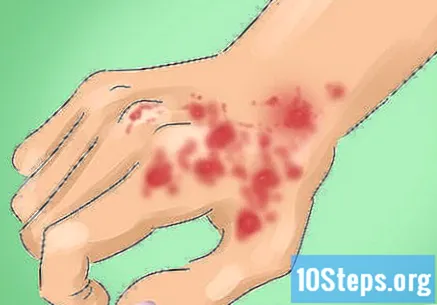
- Lesiones o plaquetas discretas, escamosas, eritematosas y ligeramente levantadas, por encima o por debajo del cuello, en forma de moneda y con piel endurecida o escamosa.
- Folículos capilares obstruidos que provocan la caída del cabello.
- Cambios en el color de la piel, perdiendo habitualmente la pigmentación (aclaramiento) en el centro y sufriendo hiperpigmentación (oscurecimiento) en los bordes.
- Heridas que pueden expandirse lentamente, atrofiarse, curar y mostrar telangiectasia, una dilatación de los vasos capilares debajo de la piel, dejando las lesiones como si estuvieran "irradiando" de las heridas.
- La fotosensibilidad también es muy común.
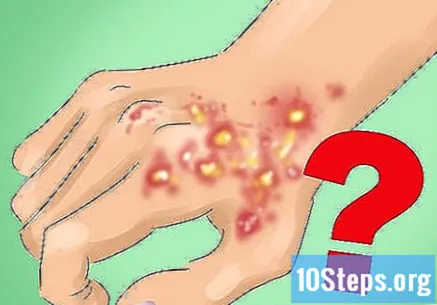
Descubra qué condiciones médicas pueden "imitar" el lupus discoide. Durante el proceso de diagnóstico, el médico descartará otros problemas que se asemejen al LED. Algunas de las que provocan lesiones cutáneas son:- Sífilis.
- Queratosis actínica.
- Complicaciones derivadas de la sarcoidosis.
- Liquen plano.
- Soriasis en placas.
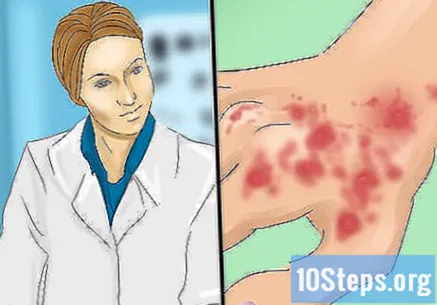
Consulte a un médico lo antes posible para obtener un diagnóstico. Cuando sospeche LED, programe una cita con un inmunólogo lo antes posible. En la mayoría de los casos, el diagnóstico de lupus eritematoso discoide se basa en los hallazgos clínicos o en lo que percibe el médico durante la exploración física. En determinadas ocasiones, un examen histopatológico puede resultar útil para descartar otros problemas cutáneos.- El lupus eritematoso discoide también puede ocurrir como parte del lupus eritematoso sistémico (LES). De hecho, esta condición afecta aproximadamente al 25% de las personas con LES y entre el 10 y el 15% de las personas con LED desarrollarán LES; Cuanto más extendido esté el LED, mayor será la posibilidad de que coexista con el lupus sistémico. El médico también puede realizar pruebas de LES solicitando muestras de sangre y orina, que deben analizarse en el laboratorio.
- Los pacientes con lupus discoide tienen niveles negativos o muy bajos de anticuerpos antinucleares y muy raramente tendrán anticuerpos anti-RO.
Método 2 de 3: tener en cuenta los factores de riesgo

Analizar el riesgo de contraer lupus eritematoso inducido por fármacos. Esta afección puede ser provocada por ciertos medicamentos, que causan síntomas similares al lupus en personas que no tienen LES. Es solo temporal y debería desaparecer unos días o semanas después de suspender el medicamento. Hable con un médico de inmediato si sospecha que un medicamento está desencadenando las manifestaciones del lupus. Aunque varios medicamentos pueden causar lupus eritematoso, los tres más probables son:- Hidralazina.
- Procainamida.
- Isoniazida.
Conozca su historia familiar. Muchos pacientes con lupus informan que también tienen un familiar con el mismo trastorno u otra enfermedad autoinmune, como la artritis reumatoide. Si es posible, averigüe si algún familiar ha sufrido la enfermedad antes de visitar al médico. La información sobre los antecedentes familiares es importante para que el médico pueda realizar un diagnóstico preciso.
Recuerde que el lupus es más común en ciertos grupos demográficos. Además de otros factores de riesgo que se pueden considerar, el sexo y la etnia también interfieren con la posibilidad de contraer la enfermedad. Es mucho más común en mujeres que en hombres, en afroamericanos y en personas de entre 20 y 40 años. El médico tendrá en cuenta estos factores al intentar diagnosticar el problema.
Método 3 de 3: tratamiento del lupus discoide
No te expongas al sol. Los síntomas del LED empeoran cuando el paciente se expone al sol o cualquier otro tipo de luz ultravioleta, por lo que es importante no permanecer al aire libre cuando hay sol. Limite la exposición a las horas del día en que los rayos del sol son menos intensos, como temprano en la mañana o al anochecer.
- Utilice protectores solares y ropa para protegerse de los rayos ultravioleta.
- Evite el bronceado y no se siente cerca de la ventana.
- Tenga mucho cuidado al pararse cerca del agua, la nieve, la arena y superficies que reflejan los rayos ultravioleta.
Habla con un médico sobre el uso de cremas con corticosteroides. Las cremas tópicas se utilizan a menudo para tratar el LED; inicialmente se prescribirá una dosis alta que se debe aplicar dos veces al día. A partir de entonces, se prescribirá una dosis de "mantenimiento". El cambio de dosis evita los efectos secundarios negativos del medicamento, como atrofia y manchas rojas en la piel.
- Las inyecciones de esteroides también pueden servir para tratar heridas que se han vuelto crónicas, con piel endurecida o que no han respondido a los esteroides tópicos. Pregúntele a su médico acerca de esta forma de tratamiento.
Obtenga más información sobre los medicamentos orales. Los medicamentos que tratan la malaria son comunes dentro del plan para combatir el LED, y se usan solos o junto con cloroquina, hidroxicloroquina y mepacrina.
- Otros medicamentos que se pueden usar, cuando los medicamentos contra la malaria, los corticosteroides tópicos y los esteroides que se aplican a las lesiones no funcionan, son el metotrexato, la ciclosporina A, el tacrolimus y la azatioprina.
- Las dosis del fármaco se determinan a través de la masa magra del paciente, lo que reduce la posibilidad de toxicidad por los fármacos.
Consejos
- Cuidado con las lesiones cutáneas que aparecen en el rostro, la cabeza y el cuello y que parecen agravarse con la exposición al sol. Consulte a un médico lo antes posible para iniciar tratamientos que puedan reducir la cantidad permanente de pérdida de cabello o desfiguración de la piel.
- Fumar puede empeorar el problema.
- Algunos medicamentos también pueden exacerbar el lupus. Hable sobre los medicamentos con su médico mientras busca tratamiento.
Advertencias
- Hasta un 5% de las personas con LED pueden sufrir de lupus sistémico, lo que tiene consecuencias que ponen en riesgo la vida del paciente al atacar sistemas corporales específicos, como los riñones y el corazón. El médico siempre debe controlar el tratamiento, mientras que el paciente debe mantenerse alejado del sol y tomar los medicamentos según lo recomendado.